Prostatectomia aberta: modificações da técnica de Freyer e retirada precoce da sonda

Artigo na integra acesse o link: http://www.moreirajr.com.br/revistas.asp?id_materia=3901&fase=imprime
Opened prostatectomy: modified technical Freyer’s prostatectomy and very soon catheter removal
Eduardo José Andrade Lopes
Professor da Disciplina de Urologia II da Faculdade de Medicina da Universidade da Bahia (Fameb/UFBA).
David Salomão Cardoso
Residente (R3) da Faculdade de Medicina da Universidade Federal da Bahia (Fameb/UFBA).
Jesuíno Pereira Flores
Urologista membro titular da Sociedade Brasileira de Urologia.
Modesto Antônio Oliveira Jacobino
Professor docente-livre e vice-diretor da Faculdade de Medicina da Universidade Federal da Bahia (Fameb/UFBA).
Endereço para correspondência:
Dr. Eduardo José Andrade Lopes
Rua Altino Seberto de Barros, 241/405-406
Edifício Memorial Itaigara – Itaigara
CEP 41820-040 – Salvador – BA
Telefax: (71) 3351-7424
E-mail: ejalopes@terra.com.br
Site: www.eduardolopes.org
Recebido para publicação em 12/2007.
Aceito em 03/2008.
© Copyright Moreira Jr. Editora.
Todos os direitos reservados.
RBM Set 08 V 65 N 9
Indexado na Lilacs virtual sob nº LLXP: S0034-72642008000800003
Unitermos: prostatectomia aberta, prostatectomia transvesical, próstata, hiperplasia prostática benigna.
Unterms: open prostatectomy, transvesical prostatectomy, prostates, benign prostatic hyperplasia.
Sumário
Introdução e objetivos: Prostatectomia transvesical (PTV) é uma operação simples e fácil de ser realizada. Sua principal indicação é no grande adenoma prostático associado ou não à patologia vesical. Realizamos algumas modificações técnicas que permitiram um maior controle do sangramento, alta hospitalar no terceiro dia de pós-operatório e sem sonda vesical. Material e métodos: Entre 2001 e 2005, 102 pacientes com grandes adenomas prostáticos foram submetidos à prostatectomia transvesical suprapúbica modificada pelo mesmo cirurgião. A idade média dos pacientes foi 67,8 anos (59 a 82 anos). O peso médio do adenoma foi 81,5g. A abertura da bexiga na sua região fúndica é pequena o suficiente para passar dois ou três dedos ou um espéculo vaginal tamanho médio. A bexiga é fechada por uma sutura contínua. O fio de categute, por não ultrapassar as camadas da bexiga, evita a comunicação da luz vesical com o espaço de retzius, favorecendo a cicatrização rápida da mucosa vesical. Hemostasia mais eficaz foi obtida com a realização de pontos em “X” pegando parte da cápsula a partir do colo vesical e aplicados às 3, 5, 7 e 9 horas. Resultados: As modificações descritas permitiram a retirada da sonda no terceiro dia de pós-operatório. Não houve aumento das complicações. Foi diminuído o custo hospitalar e amenizado o sofrimento do paciente com o menor tempo de uso da sonda. Conclusões: A seleção adequada do paciente associada às modificações técnicas adotadas resolveram os dois maiores problemas da PTV: maior tempo de internação e uso da sonda vesical.
Sumary
Introduction and objectives: Transvesical prostatectomy (TVP) is simple and easy to be realized. Its main indication is the great prostate adenoma associated or not with bladder disease. We performed some technical changes that allowed greater control of bleeding, less hospital stay and bladder catheter removal on the third day of post-surgery. Methods: Between 2001 and 2005, 102 patients with large prostate’s adenomas were submitted to the modified suprapubic transvesical prostatectomy by the same surgeon. The mean age of the patients was 67.8 years, ranging from 59 to 82 years. The average weight of adenoma was 81.5g. The opening of the bladder fund is small enough to pass two or three fingers or a median vaginal speculum. The bladder is closed by a continuous suture. The lead of catgut, by not overcoming the layers of the bladder, avoids the communication of the bladder light with the retzius space, promoting rapid healing of the bladder mucosa. Hemostasis can be achieved with proper hemostatic points in “X” taking the capsule from bladder neck until prostate capsule applied as 3, 5, 7 and 9 pm. Results: The changes have described the withdrawal of the catheter on the third day of post-operatory. There was no increase in complications. It reduced the hospital cost and ceased the suffering of the patient with the lowest usage time of catheter. Conclusions: The proper ion of the patient associated with the technical amendments adopted resolved the two biggest problems of PTV: time of hospitalization and bladder catheter.
Numeração de páginas na revista impressa: 279 à 282
RESUMO
Introdução e objetivos: Prostatectomia transvesical (PTV) é uma operação simples e fácil de ser realizada. Sua principal indicação é no grande adenoma prostático associado ou não à patologia vesical. Realizamos algumas modificações técnicas que permitiram um maior controle do sangramento, alta hospitalar no terceiro dia de pós-operatório e sem sonda vesical. Material e métodos: Entre 2001 e 2005, 102 pacientes com grandes adenomas prostáticos foram submetidos à prostatectomia transvesical suprapúbica modificada pelo mesmo cirurgião. A idade média dos pacientes foi 67,8 anos (59 a 82 anos). O peso médio do adenoma foi 81,5g. A abertura da bexiga na sua região fúndica é pequena o suficiente para passar dois ou três dedos ou um espéculo vaginal tamanho médio. A bexiga é fechada por uma sutura contínua. O fio de categute, por não ultrapassar as camadas da bexiga, evita a comunicação da luz vesical com o espaço de retzius, favorecendo a cicatrização rápida da mucosa vesical. Hemostasia mais eficaz foi obtida com a realização de pontos em “X” pegando parte da cápsula a partir do colo vesical e aplicados às 3, 5, 7 e 9 horas. Resultados: As modificações descritas permitiram a retirada da sonda no terceiro dia de pós-operatório. Não houve aumento das complicações. Foi diminuído o custo hospitalar e amenizado o sofrimento do paciente com o menor tempo de uso da sonda. Conclusões: A seleção adequada do paciente associada às modificações técnicas adotadas resolveram os dois maiores problemas da PTV: maior tempo de internação e uso da sonda vesical.
INTRODUÇÃO
Prostatectomia transvesical (PTV) é uma operação simples e fácil de ser realizada. Em muitos grandes centros urológicos, apesar da ressecção transuretral (RTU) ser a técnica padrão-ouro, a PTV ainda é largamente utilizada. Sua principal indicação é no grande adenoma de próstata associado ou não à patologia vesical como litíase e/ou divertículo de bexiga. O sangramento e a necessidade da abertura da bexiga foram fatores que limitaram o uso dessa técnica, por determinar maior morbidade e aumento do custo hospitalar devido à necessidade de uma internação mais prolongada.
Em 1889 e 1890, Belfied(1) e Mcgill(2), respectivamente, divulgaram os primeiros resultados realizando prostatectomias suprapúbicas parciais. A Fuller (1895)(3) é creditada à primeira adenomectomia prostática transvesical completa. No entanto, foi Freyer(4) quem, em 1901, reportou a realização da prostatectomia transvesical com a padronização que é conhecida até hoje, e a ele foi creditado o mérito histórico da técnica que leva o seu nome.
Várias modificações técnicas foram introduzidas por diversos autores: Thompson-Walker(5) Kümel(6) Duval (7) Murphy(8) Judd(9) e Grunert(10) com diferentes graus de sucesso. Harris(11,12), em 1927, desenvolveu um método padrão de prostatectomia transvesical suprapúbica que pretendia uma melhor hemostasia por meio de sutura do colo vesical: trigonização (sutura da borda do colo vesical – final do trígono – com o assoalho da cavidade prostática) e obliteração da cavidade prostática sobre uma sonda por meio de pontos no colo vesical. Hryntschak (13) modificou a técnica de Harris, realizando uma ressecção do colo vesical posterior em lugar da trigonização. DeLa Pena e Alcina(14), em 1962, substituíram o fio absorvível – usado por Harris – pelo inabsorvível saindo pela pele, que era removido quando a urina ficava clara. Ambas as séries apresentaram resultados semelhantes quanto ao controle do sangramento e complicações pós-operatórias.
Em 1965, Malament(15) fez novas modificações, transformando a sutura interrompida sobre a sonda em contínua. Quando obstrutivo, o lábio inferior do colo vesical era seccionado e cortado entre pontos de fio absorvível. A enucleação era iniciada com dissecção por tesoura envolvendo a mucosa vesical, a clivagem prostato-vesical e continuada digitalmente entre a glândula e a cápsula cirúrgica ou falsa. Roy Witherington(16), em 1974, modificou a técnica de Hryntschak demarcando o colo com bisturi frio e realizando a sutura do colo sobre a sonda por meio de pontos simples separados com fio absorvível. O aspirador foi usado como retrator mecânico, trazendo o colo vesical posterior junto com parte da loja para dentro da bexiga, manobra por nós adotada e que muito facilita a realização de uma sutura eficaz contra o sangramento. A bexiga foi fechada com cromado 1 e usando uma sutura contínua (indo e voltando) envolvendo toda a parede vesical. Nessa série de 203 pacientes operados pela técnica de Hryntschak modificada houve apenas um caso de estenose de colo vesical, cinco de infecção da ferida operatória, um caso de deiscência de sutura e quatro casos de fístula vesicocutânea (resolvidos com dez dias de drenagem vesical contínua com sonda), totalizando 20 pacientes (9,9%) com complicações.
O balão intraloja prostática foi usado por vários autores, desde 1910, visando o controle da hemorragia. Csata et al. usaram essa modificação em 200 pacientes operados em 1980, tendo removido a sonda uretral entre o sexto e o nono dia de pós-operatório (DPO).
Diversos outros autores, como Jasinski(17), em 1985, introduziram novas modificações na técnica original de Freyer com resultados semelhantes, mas sem modificações no tempo de uso da sonda de drenagem vesical e no tempo de internação hospitalar. Realizamos algumas modificações técnicas que permitiram a alta dos pacientes no terceiro dia de pós-operatório e sem sonda de drenagem, diminuindo assim o desconforto do paciente e o custo hospitalar.
MATERIAL E MÉTODO
Entre 2001 e 2005, 102 pacientes com grandes adenomas prostáticos foram submetidos à prostatectomia transvesical suprapúbica modificada pelo mesmo cirurgião (Lopes, EJA). A idade média dos pacientes foi de 67,8 anos (59 a 82 anos). O peso médio do adenoma foi de 81,5 g. Foram introduzidas algumas modificações na técnica de prostatectomia transvesical suprapúbica que permitiram alta hospitalar de todos os pacientes no terceiro dia de pós-operatório sem sonda vesical de drenagem.
TÉCNICA CIRÚRGICA
Posição do paciente
Decúbito dorsal com pernas apoiadas em perneiras pouco elevadas para permitir a introdução do dedo pelo ânus e elevação da próstata, manobra útil em especial nos pacientes obesos e em adenoma de próstata de grande volume que após enucleada fica “girando” dentro da loja prostática, dificultando a sua remoção sem romper ou esgarçar o colo vesical.
Incisão
A incisão da pele é de 4 a 5 cm. A abertura longitudinal da parede abdominal por meio de uma pequena incisão é mais rápida e respeita a anatomia do paciente. Aproveitando a elasticidade da pele a aponeurose é aberta 1 a 2 cm a mais do que a abertura da pele, facilitando a enucleação do adenoma e deixando uma cicatriz pequena.
Abertura da bexiga
É aberta pela região fúndica após afastamento do peritônio (ilustração). Além de pequena, a incisão no fundo da bexiga permite uma cicatrização mais rápida por ser a parte que rapidamente é tamponada pelo peritônio. Tudo deve ser feito no sentido de evitar a propagação da incisão para a parede vesical anterior, o que aumentaria o tempo necessário para a cicatrização. Com isso diminuímos a possibilidade de formação de fístulas e menor aderência ao púbis já que não dissecamos o espaço de retzius. Essa manobra facilita a realização posterior de uma prostatectomia radical quando ocorre um diagnóstico incidental de câncer de próstata.
Enucleação do adenoma
Com a bexiga aberta pela sua região fúndica, o dedo indicador é introduzido pelo orifício do colo vesical. Uma leve pressão é exercida contra a parede posterior do osso do púbis, rompendo a mucosa da parede anterior da próstata em nível das 12:00 horas. A clivagem entre o adenoma e a cápsula é encontrada rodando o dedo indicador no sentido das 11:00 horas e depois das 13:00 horas. Seguindo essa clivagem, toda a dissecção da glândula é realizada digitalmente sempre pressionando o dedo mais sobre a superfície do adenoma, contornando-o nos dois sentidos (esquerdo e direito) até completar toda a circunferência em nível das 6:00 horas (tomando como referência os ponteiros do relógio, no qual 12:00 horas estaria em um ponto no meio do púbis e 6:00 horas no meio do colo vesical posterior, em um ponto eqüidistante dos meatos ureterais). A região apical direita e esquerda da próstata é separada a seguir, seguindo o critério de fazer sempre pressão sobre o adenoma. No final da enucleação a mucosa uretral é rompida entre as duas popas digitais do dedo indicador e o polegar. Caso necessário, o próprio cirurgião ou seu ajudante, calçando duas luvas, introduz o dedo no ânus e eleva a próstata em nível da região apical, facilitando a finalização dessa etapa e a retirada do adenoma. Manobra importante em paciente obeso, grande adenoma e quando o cirurgião, geralmente com os dedos curtos, tem dificuldade para executar essa etapa da enucleação.
Hemostasia
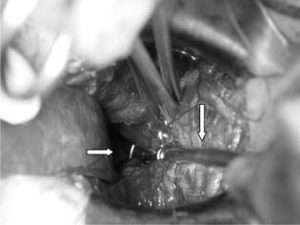
As bordas do fundo vesical aberto são tracionadas por pinças de Allis expondo a bexiga. Um espéculo vaginal médio é introduzido e aberto dentro da bexiga, mostrando a região do colo vesical. Um afastador maleável fino é introduzido para tracionar e afastar a bexiga em direção a cicatriz umbilical como se estivesse cheia, manobra que irá esticar a sua parede posterior facilitando a sutura do colo vesical. A ponta do aspirador é introduzida dentro da loja prostática e tracionada em direção à parede posterior do colo vesical, tornando-o visualizável pela pequena abertura realizada no fundo da bexiga (ilustração). O cirurgião, segurando e tracionando o aspirador, irá passar 4 pontos duplos em X, às 3:00, 5:00, 7:00 e 9:00 horas. O fio usado é o categute simples “0” com agulha de 2,5/3,0 cm e os pontos são passados profundamente interessando toda a espessura do colo vesical e parte da região da loja prostática, diminuindo seu espaço e realizando a hemostasia arterial e venosa (Figura 1).
Figura 1 – Detalhe dos pontos no colo em “X” com a ajuda do aspirador e envolvendo parte da cápsula.
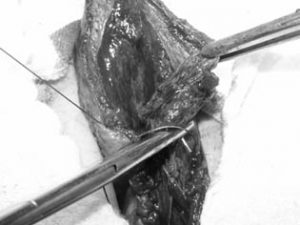
Figura 2 – A agulha não deve transfixar a mucosa.
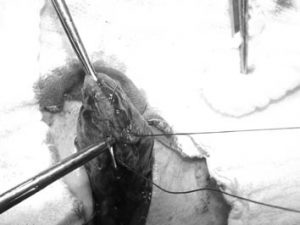
Figura 3 – Seromuscular / seromuscular – voltando sem transfixar a mucosa – e invaginado a primeira linha de sutura.
Fechamento da bexiga
O fundo vesical é fechado por meio de uma sutura contínua (indo e vindo), usando-se o fio catgut cromado 2,0. A agulha não deve transfixar a mucosa vesical em nenhum ponto. A sutura deve ser iniciada com um ponto seromuscular/seromuscular, transversal à abertura vesical, depois continuada longitudinalmente, envolvendo apenas músculo (muscular-muscular) sem envolver a mucosa (ilustração). Depois seromuscular/seromuscular invaginando a primeira linha de sutura e finalizada no ponto inicial (Figuras 2 e 3). A irrigação vesical deve ser iniciada antes de finalizar a primeira linha da sutura para evitar a formação de coágulos e posterior obstrução da sonda de três vias.
Fechamento da parede abdominal
O espaço entre a parede e a bexiga é lavado com solução de povidine sem álcool a 10% e solução fisiológica a 0,9%. Com essa medida a incidência de infecção de parede e deiscência da sutura foi reduzida a zero. Colocado dreno de penhouse exteriorizado pelo ângulo inferior da incisão que é fechada com pontos simples de fio de absorção lenta.
COMENTÁRIOS
A prostatectomia suprapúbica é um dos procedimentos mais básicos e comuns da Urologia, usado com freqüência no tratamento de grandes e médios adenomas associados ou não a patologia vesical, como litíase e grande divertículo. As vias transvesical e transcapsular têm sido preteridas em favor da via uretral por esta permitir alta precoce e menor sofrimento para o paciente. No entanto, a ressecção transuretral (RTU) apresenta resultado a longo prazo inferior às técnicas abertas. Diante desse fato, muitos centros urológicos no mundo inteiro ainda realizam cirurgias via suprapúbica.
A via transcapsular produz maior aderência e fibrose no espaço de retzius, fator limitador para a realização futura de uma prostatectomia radical na eventualidade de um câncer de próstata. A prostatectomia transvesical, desde quando observado os princípios técnicos descritos na nossa série, permite o acesso retropúbico com menor dificuldade que a técnica transcapsular.
A abertura da bexiga na sua região fúndica deve ser pequena o suficiente para passar dois ou três dedos ou um espéculo vaginal tamanho médio. A sutura realizada no seu fechamento, por ser autocontensiva, aperta diante de qualquer aumento da pressão intravesical. O fio de categute, por não ultrapassar todas as camadas da bexiga (Figura 2), favorece a cicatrização da mucosa vesical, além de não permitir a passagem da urina pelos orifícios da agulha e em volta dos fios que foram passados através da mucosa vesical.
O peritônio cobre o local precocemente e a mucosa está parcial ou totalmente cicatrizada em 72 horas, permitindo a retirada da sonda sem o vazamento de urina pela incisão. Em apenas um caso isso ocorreu, sendo necessário recolocar a sonda e mantê-la durante dez dias, complicação que ocorreu, devido à formação de coágulos durante o fechamento da bexiga. A instalação da irrigação após a finalização da primeira linha de sutura é importante para evitar a formação desses coágulos, assim como uma lavagem da bexiga via sonda uretral ao término da cirurgia. Como o paciente está desobstruído e com urgência miccional devido ao processo inflamatório resultando do trauma, o esvaziamento vesical é mais freqüente, impedindo o enchimento completo da bexiga, mesmo durante a noite, e permitindo uma cicatrização com menor probabilidade de fístulas.
Os pontos colocados no colo vesical às 3, 5, 7 e 9 horas devem ser profundos e interessando também parte da cápsula. Detalhe importante que permite uma melhor hemostasia por fechar vasos sangüíneos que emergem dentro da próstata – mais profundamente – logo abaixo do colo vesical, assim como vasos venosos rompidos na cápsula durante a dissecção digital do adenoma. Os pontos devem ser em X, para pegar uma maior área, usando-se material absorvível e passado com agulha mais curva e resistente. O uso do aspirador com a dupla função de aspirar e tracionar o colo e a loja para dentro da bexiga, permitindo uma melhor visão, é outro detalhe técnico que facilita a passagem dos pontos no colo vesical de maneira adequada.
CONCLUSÕES
A prostatectomia transvesical (PTV) é uma técnica centenária que continua sendo aperfeiçoada. As modificações descritas por nós permitiram a retirada da sonda no terceiro dia de pós-operatório. Não houve aumento das complicações. O custo hospitalar e o sofrimento do paciente com a sonda na uretra foram diminuídos. A retirada precoce da sonda facilitou ainda a eliminação de pequenos coágulos que eventualmente obstruíam a sonda de Foley.
A enucleação digital a partir do rompimento da mucosa às 12 horas, respeitando a zona de clivagem, o rompimento da mucosa uretral entre as popas digitais, evitando trações que podem afetar o funcionamento do esfíncter e o reconhecimento e preservação das vesículas seminais que não devem ser confundidas com o adenoma são detalhes importantes para um pós-operatório sem intercorrências.
Especial atenção foi dada a hemostasia. Pontos em X passados profundamente permitiram um controle do sangramento sem acrescentar complicações, como aumento da incidência de estenose de colo vesical. A seleção adequada do paciente associado às modificações técnicas adotadas resolveu os dois maiores problemas da PTV: maior tempo de internação e uso da sonda.
Colaboraram neste trabalho:
André Yoichi Kuwano, Faculdade de Medicina da Universidade Federal da Bahia (FAMEB/UFBA), e Andréia Nunes Guimarães, Escola Baiana de Medicina e Saúde Pública (EBMSP).
Declaração de conflito de interesse
Nenhuma.
Bibliografia
1. Belfied, W. T.: Operations on the enlarged prostate, with a tabulated summary of cases, Am. J. Med. Sci. 1890, 100:439.
2. McGill, A. F. A discussion on the treatment of retention of urine from prostastic enlargement. Br. Med. J. 1889, 2: 863.
3. Fuller, E.: Six successful and successive cases of prostactomy. J. Cutan. Urin,. Dis. 1895, 13: 229.
4. Freyer, P. J.: A clinicla lecture on total extirpation of the prostate for radical cure of enlargement of that orgran, ibid. 1901, 2:125.
5. Thompson-Walker, J. W. Hemorrhage and post-operation obstruction in suprapubic prostatectomy an open operation for their prevention. Br. J. Surg, 1919, 7:525.
6. Kümel, H. Die operative Behandlung der Urinretention bei Prostatahypertrophie. Verh. Dtsch. Gesellsch. Chir, 1889, 18: 148.
7. Duval, P.: Prostactectomie transvesicale avec suture de la Vessie á l’urete et reunion par première intention. Bull. Soc. Chir, 1906, 32:651.
8. Murphy, J. B.: Hypertophy of the prostate gland: suprapubic praostatectomy. Clin. J. B. Murphy, 1916, 5: 931.
9. Judd, S.: Prostatectomy. Sug. Gynecol. Obstet. 1913, 16:379.
10. Grunert, E.: Zue primaren, Blasenaht nach sectio alta. Zentralbl. Chir. 1924, 51: 2797.
11. Harris, S. H.: Prostatectomy, with complete closure. Med. J. Aust. 1928, 2: 288.
12. Harris, S. H.: Suprapubic prostatectomy with closure. Surg. Gynecol. Obstet. 1930, 50: 251.
13. Hryntscgak, T.: Suprapubic transvesical prostaectomy with primary closure of the bladder improved technique and talest results. J. Intern. Coll. Surg. 1951, 15:366.
14. Dela Pena, A., and Alcinea, E.: Suprapubic prostatectomy: a new technique to prevent bleeding. J. Urol. 1962, 88:86.
15. Malament, M.: Maximal hemostasis, in suprapubic prostatectomy. Sug. Gynecol. Obstet., 1965, 120: 1307.
16. Roy Witherington and W. C. Shelor, Jr.: Urology, 1974, vol. IV, Number 5: 550-56.
17. Jasinski Z, Wolski Z.: International Urology and Nephrology, 1985, 17 (2):165-169.
18. Kuntz R and Lehrich K: Transurethral holmium laser enucleation versus transvesical open enucleation for prostate adenoma greater than 100 gm.: a randomized prospective trial of 120 patients. J Urol, 2002, vol. 168: 1465-1469.
19. Tubaro A, Carter S, Hind A, Vicentini C and Miano L: A prospective study of the safety and efficacy of suprapubic transvesical prostatectomy in patients with benign prostatic hyperplasia. J Urol , 2001, vol. 166: 172-176.
20. Dalela D, Singh K.M., Agarwal R and Chandra H: Transurethral circum-apical incision of the prostate: minimizing sphinteric injury during transvesical prostatectomy for large prostates. BJU International, 2000, 85: 966-968.
21. Varkarakis I, Kyriakakis Z, Delis A, Protogerou V and Deliveliotis C: Long-term results of open transvesical prostatectomy from a comtemporary series of patients. Urology, 2004, 64(2): 306-310.